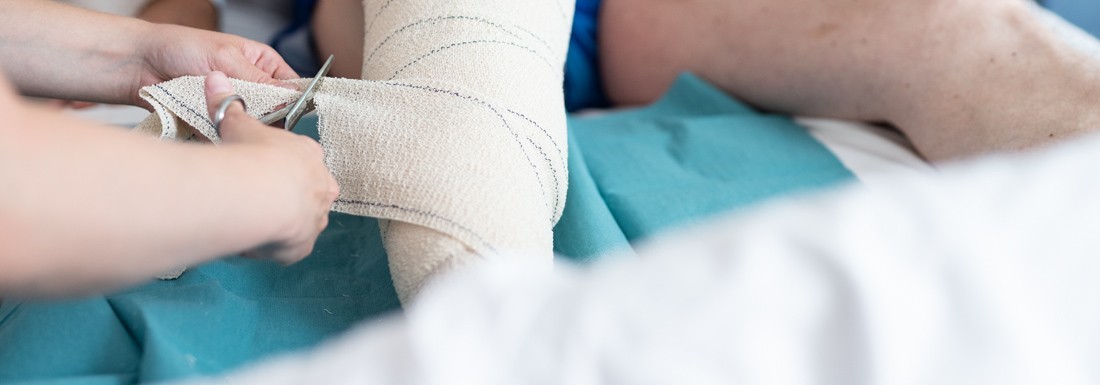
Lorsqu’elles sont étendues et profondes, les brûlures figurent parmi les lésions accidentelles les plus graves. Elles nécessitent une prise en charge complexe réalisée par une équipe interdisciplinaire.
Dans le domaine des brûlures, la gravité des blessures dépend de la surface corporelle atteinte, de la profondeur des brûlures et de l’âge des patientes ou patients. En l’absence de soins spécialisés, les brûlures cicatrisent de façon pathologique, la récupération fonctionnelle est de moindre qualité, et les patientes et patients ont un risque de surmortalité. A cela s’ajoutent des séquelles psychologiques et socioprofessionnelles.

Dès l’admission au CHUV d’une personne brûlée, la prise en charge met en jeu un grand nombre d’intervenantes et intervenants spécialisé·e·s. Le noyau de base comprend des infirmières et infirmiers spécialisé·e·s, des médecins spécialistes en médecine intensive, et des chirurgiennes plasticiennes et chirurgiens plasticiens. Ces professionnelles et professionnels sont entouré·e·s d’anesthésistes, de physiothérapeutes, d’ergothérapeutes et de psychiatres.
Les personnes gravement brûlées commencent toujours leur séjour au CHUV, au Centre romand des grands brûlés du Service de médecine intensive adulte, où elles sont suivies de manière continue. Leur état nécessite une prise en charge très précise, notamment pour la réanimation pharmacologique et la perfusion de liquides, ainsi que pour la nutrition. Les premières heures sont décisives pour la survie et la récupération des patientes et patients. Durant cette phase aiguë, l’organisme est totalement déséquilibré et très fragile. Le processus de réanimation est ainsi régi par un protocole strict.

Les enfants gravement brûlé·e·s sont traité·e·s aux soins intensifs de pédiatrie, puis dans le Service de chirurgie de l’enfant et de l’adolescent.
L’accident par brûlure constitue un événement particulièrement traumatisant pour l’enfant et sa famille. Parmi les manifestations psychiques réactives les plus fréquentes, on trouve l’angoisse, la dépression, les troubles du sommeil, des troubles alimentaires ou des troubles du comportement sous la forme d’inhibition, de passivité ou de comportement régressif. Ces réactions sont intimement liées aux ressources de chaque enfant et à son histoire affective et relationnelle avec sa famille.
Il est donc important que les durées d’hospitalisation soient limitées au strict minimum, afin que les enfants puissent réintégrer au plus vite leur famille et un rythme de vie normal dans un contexte familial habituel et rassurant. Ainsi, afin que l’enfant retrouve rapidement sa famille, les greffes de peau de petite surface sont effectuées en ambulatoire avec une antalgie adéquate. Les traitements de physiothérapie et d’ergothérapie, de même que le suivi psychologique, sont aussi réalisés en ambulatoire. Etablie par toutes les équipes intervenant dans cette prise en charge, une brochure informative a été conçue pour les enfants et leurs proches. Elle aide à mieux comprendre les différentes étapes de cette longue prise en charge.

Patientes et patients brûlé·e·s hospitalisé·e·s toutes catégories
Patientes et patients avec brûlures remplissant les critères MHS
Patientes et patients brûlé·e·s hospitalisé·e·s toutes catégories
Patientes et patients avec brûlures remplissant les critères MHS

Durée de séjour aux soins intensifs / surface brûlée
Nombre de décès
Durée de séjour aux soins intensifs / surface brûlée
Nombre de décès
Personnes de référence
Professeure Mette Berger, coordinatrice de la filière brûlés, Service de médecine intensive adulte et brûlés
Docteur privat-docent Anthony de Buys Roessingh, co-coordinateur de la filière brûlés, Service de chirurgie pédiatrique
Pour correspondre aux critères de médecine hautement spécialisée, il faut que les patientes et patients présentent une surface brûlée égale ou supérieure à 10% de leur surface corporelle si elles ou ils sont des enfants ou des personnes âgées de plus de 65 ans. La norme passe à plus de 20% pour les adultes. En complément de la surface brûlée sont également considérés comme critères MHS la présence d’un syndrome d’inhalation ou de brûlures profondes affectant des zones critiques (visage-cou, mains, grandes articulations, périnée).
En 2019, 48 patientes et patients adultes ont été pris·es en charge au CHUV pour une brûlure et 5 pour des toxidermies sévères. Ce nombre représente une diminution par rapport aux années antérieures, durant lesquelles 65 à 80 personnes adultes brûlées étaient soignées chaque année. Cette diminution est probablement due à l’efficacité de la prévention. Parmi les 48 patientes et patients de 2019, 39 remplissaient les critères MHS, redéfinis en 2017 par la European Burns Association. Du côté des enfants, sur les 188 patientes ou patients traité·e·s en 2019 (Hôpital de l’enfance de Lausanne et CHUV), 26 remplissaient les critères MHS. Parmi elles et eux, seulement 10 ont dû être hospitalisé·e·s. Toutes et tous les autres ont pu être traité·e·s en ambulatoire.

La qualité de la prise en charge intégrée (réanimation et chirurgie) se mesure en comparant la durée de séjour aux soins intensifs d’une patiente ou un patient par rapport à la surface de son corps brûlée. Durant cette période décisive, si la réanimation, la nutrition, la prévention et le traitement des infections et les interventions chirurgicales sont bien conduits et intégrés, la récupération est d’autant plus rapide, permettant la sortie des soins intensifs, afin de rejoindre une unité de soins standard.
Dans les centres spécialisés, la relation entre durée de séjour et surface brûlée doit être inférieure à 1 jour par pourcent du corps brûlé, ce qui est le cas au CHUV. Par ailleurs, de même que dans les centres internationaux, la mortalité y est faible. En 2019, aucun décès d’enfant ni de patiente ou patient adulte n’est à déplorer.